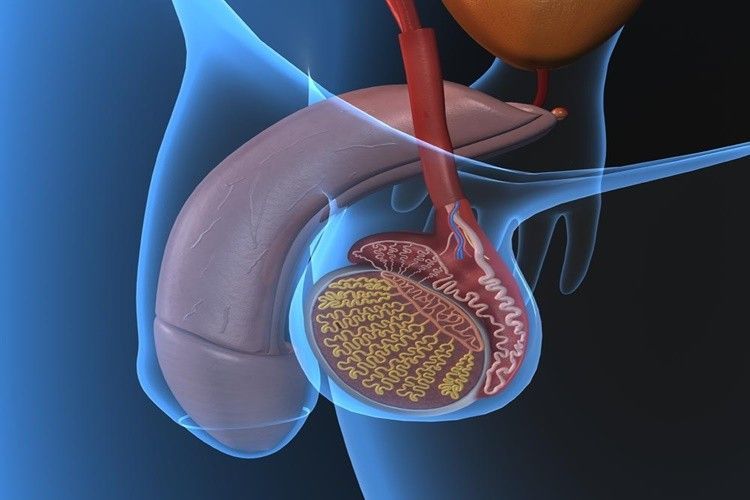
Что нельзя делать при простатите у мужчин
Воспалительные процессы бактериальной и небактериальной этиологии в мужской железе – распространенная патология. Она требует обязательной медицинской помощи, поскольку без адекватной терапии может серьезно подорвать здоровье, привести к бесплодию, импотенции. Что нельзя делать при простатите у мужчин и как правильно проходить лечение, читайте в статье ниже.
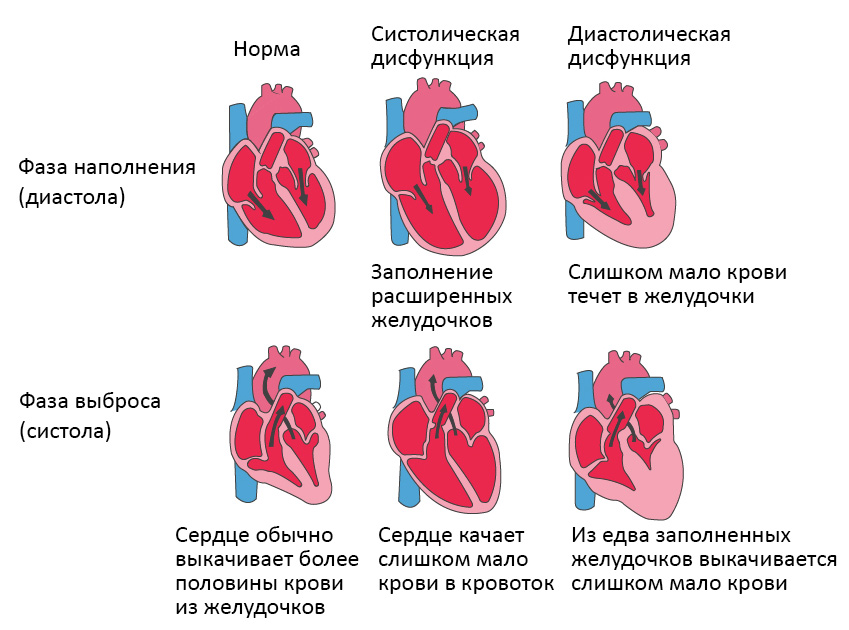
Что такое сердечная недостаточность?
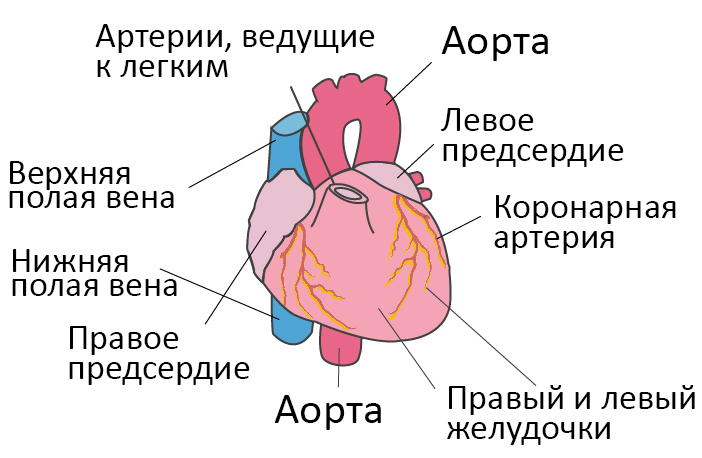
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Причины одышки
Одышка, чувство нехватки воздуха могут быть связаны с нарушениями внешнего (поступление кислорода через легкие) или внутреннего (тканевого) дыхания:
- Воздействие на дыхательный центр токсинов, продуктов метаболизма при тяжелых инфекционных заболеваниях.
- Нарушение дыхания при воздействии отравляющих химических веществ на клеточном уровне.
- Травмы грудной клетки, нарушающие герметичность плевральных полостей; сдавливание легких при пневмотораксе, гидротораксе.
- Неврологические осложнения при рассеянном склерозе, миастении, функциональные и невротические нарушения дыхания при истерии, неврастении и др.
- Закупорка просвета дыхательных путей вязким секретом (при бронхите, бронхиальной астме), опухолью, инородным телом (пуговица, пища, рвотные массы).
- Отек и утолщение стенки бронхов, спазм мышц бронхов аллергического или воспалительного характера при бронхиальной астме, пневмонии и др.
- Сердечная недостаточность, при которой происходит застой крови в сосудах малого круга, выпот жидкости в альвеолы легких, уменьшение жизненной емкости легких, уменьшение периферического кровотока.
- Ишемическая болезнь сердца, когда основным симптомом недостаточности кровоснабжения миокарда выступает одышка.
- При анемии в результате снижения уровня гемоглобина и уменьшения количества эритроцитов при потере крови; при отравлении некоторыми химическими веществами, связывающими гемоглобин.
- Ожирение и физическая детренированность также могут вызывать одышку при минимальной физической нагрузке.
Интенсивные физические упражнения, экстремальные температуры, ожирение, нахождение на большой высоте – все это может вызвать одышку у здорового человека. За пределами этих примеров диспноэ, является признаком медицинской проблемы. При появлении необъяснимых нарушений дыхательных функций, особенно если они возникают внезапно, следует немедленно обратиться к врачу.
Симптомы одышки
Одышка может характеризоваться различными клиническими проявлениями из-за большого количества возможных причин. Однако наиболее распространенными симптомами является кашель и изменение характера дыхания. Признаки могут появляться, когда человек находится в состоянии покоя и при выполнении интенсивных упражнений.
Симптомы, которые сопровождают одышку:
- усталость, слабость;
- учащенное сердцебиение;
- внезапная нехватка воздуха;
- затруднения при вдохе и выдохе;
- признаки головокружения;
- отечность нижних конечностей;
- быстрое, нерегулярное сердцебиение;
- снижение физической активности;
- кашель или хрипы при дыхании;
- кровохарканье (кашель с кровью);
- посинение ногтей и губ из-за нарушения кровообращения;
- боль, стеснение в груди (если одышка появилась в результате сердечного приступа).
Пациент чувствует себя как после интенсивных физических нагрузок или тяжелой физической работы. Нарушения дыхательной функции мешают человеку нормально говорить, произносить длинные слова и фразы. Речь становится короткой, отрывистой.
Ко всем проблемам с дыханием, как внезапным, так и долгосрочным, независимо от симптомов, следует отнестись серьезно. Хотя многие из возможных причин безвредны и легко поддаются лечению, все равно следует обратиться к врачу для тщательного медицинского обследования.
Пункция верхнечелюстной пазухи
Практически не применяется в современной оториноларингологии. При остром бактериальном синусите показаны системные антибактериальные препараты широкого спектра действия, которые успешно справляются с бактериальным процессом без пункций и «кукушек».
Пункции при бактериальном процессе в верхнечелюстных пазухах в основном показаны, если нужен посев содержимого пазухи — как правило при неэффективности 1-2 курсов антибактериальной терапии.
Очень редко такие пункции проводят с диагностической целью, когда нет возможности выполнить рентгенографию или компьютерную томографию околоносовых пазух. Еще одним показанием является выраженный болевой синдром, связанный с давлением содержимого на стенки пазухи. Пункция при этом делается однократно на фоне основного лечения. Несколько пункций показаны только в случае нестихающего бактериального процесса при двух и более курсах антибиотиков, при этом возможности провести эндоскопическое хирургическое вмешательство на пазухах нет.
Важно знать: пункция, как и любой инвазивный метод, может иметь осложнения, среди них — травма медиальной стенки орбиты, носослезного канала, мягких тканей щеки, носовое кровотечение.
Диагностика
Диагноз бронхиальной астмы пульмонологи Юсуповской больницы устанавливают на основании следующих показателей:
- Жалоб, истории болезни и жизни пациента;
- Клинико-функционального обследования с оценкой обратимости бронхиальной непроходимости;
- Специфического аллергологического обследования (кожных тестов с аллергенами и определения специфического иммуноглобулина класса Е в сыворотке крови);
- Исключения других заболеваний.
Повышают вероятность наличия бронхиальной астмы следующие клинические признаки:
- Наличие более одного из следующих симптомов: хрипов, удушья, чувства заложенности в грудной клетке и кашля, особенно в случаях ухудшения состояния пациента ночью и рано утром;
- Возникновение симптомов при воздействии холодного воздуха и аллергенов, физической нагрузке, после приёма или β-блокаторов и ацетилсалициловой кислоты;
- Наличие атопических заболеваний в анамнезе, астмы или атопических заболеваний у родственников;
- Распространенные сухие свистящие хрипы при выслушивании;
- Низкие показатели пиковой скорости выдоха или объёма форсированного выдоха за 1 секунду, которые нельзя объяснить другими причинами;
- Повышение количества эозинофилов в периферической крови, необъяснимое другими причинами.
- Для установки диагноза «бронхиальная астма» пульмонологи Юсуповской больницы применяют специальные методы диагностики:
- Исследования вентиляционной функции лёгких с оценкой обратимости бронхиальной непроходимости;
- Выявления повышенной реактивности бронхов;
- Проведение специфического аллергологического обследования.
При проведении спирометрии важным параметром является ОФВ1 (объём форсированного выдоха за первую секунду манёвра). Он указывает на степень бронхиальной закупорки. У пациентов с показателями спирометрии в пределах нормы проводят ингаляционный тест с метахолином. При бронхиальной астме в анализах мокроты обнаруживаются эозинофилы, спирали Куршмана, кристаллы Шарко – Лейдена.
Под эозинофилией понимают повышение числа эозинофилов (клеток лейкоцитарного ростка крови) более 5%. Параллельно в сыворотке крови повышается уровень IgE, который является специфическим медиатором аллергического воспаления в теле человека. При исследовании мокроты под микроскопом можно обнаружить спирали Куршмана (слепки мелких бронхов) и кристаллы Шарко-Лейдена (блестящие, гладкие образования, сформировавшиеся из фермента эозинофила).
Все пациенты с подозрением на БА проходят исследование внешней функции дыхания, с целью установки наличия, уровня и степени нарушения проходимости трахеобронхиального дерева. К тестам для оценки ФВД относят:
- Спирометрию;
- Пневмотахометрию;
- Запись кривой «поток-объем».
Снижение ОФВ1 менее 65% от ЖЕЛ (жизненная емкость легких) и увеличение остаточного объема легких на более чем 25% от ЖЕЛ, говорит о серьезной проблеме с проходимостью дыхательных путей.
Для установления обратимости изменений дыхательных путей проводят функциональные пробы с бронхолитиками. Улучшение показателей спирометрии на 25%, а также полное восстановление бронхиальной проходимости после ингаляции этих препаратов говорит об обратимости бронхоспазма.
Cовременная терапия хронической обструктивной болезни легких
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней сред
Хроническая обструктивная болезнь легких (ХОБЛ) — заболевание, характеризующееся прогрессирующей, частично обратимой бронхиальной обструкцией, которая связана с воспалением дыхательных путей, возникающим под влиянием неблагоприятных факторов внешней среды (курения, профессиональных вредностей, поллютантов и др.). Установлено, что морфологические изменения при ХОБЛ наблюдаются в центральных и периферических бронхах, легочной паренхиме и сосудах [8, 9]. Это объясняет использование термина «хроническая обструктивная болезнь легких» вместо привычного «хронического обструктивного бронхита», подразумевающего преимущественное поражение у больного бронхов.
В опубликованных недавно рекомендациях ведущих экспертов Американского и Европейского торакальных обществ подчеркивается, что развитие ХОБЛ у больных можно предупредить, а при ее лечении вполне реально добиться успехов [7].
Заболеваемость и смертность пациентов от ХОБЛ продолжают расти во всем мире, что в первую очередь обусловлено широкой распространенностью курения. Показано, что этим заболеванием страдают 4–6 % мужчин и 1–3 % женщин старше 40 лет [8, 10]. В европейских странах оно ежегодно является причиной смерти 200–300 тыс. человек [10]. Высокое медико-социальное значение ХОБЛ стало причиной издания по инициативе ВОЗ международного согласительного документа, посвященного ее диагностике, лечению, профилактике и основанного на принципах доказательной медицины [8]. Аналогичные рекомендации выпущены Американским и Европейским респираторными обществами [7]. В нашей стране недавно опубликовано 2-е издание Федеральной программы по ХОБЛ [1].
Задачами терапии ХОБЛ являются предупреждение прогрессирования болезни, уменьшение выраженности клинических симптомов, достижение лучшей переносимости физической нагрузки и повышение качества жизни больных, предупреждение осложнений и обострений, а также снижение смертности [8, 9].
Основными направлениями лечения ХОБЛ являются уменьшение воздействия неблагоприятных факторов внешней среды (в том числе отказ от курения), обучение больных, использование лекарственных средств и немедикаментозная терапия (оксигенотерапия, реабилитация и др.). Различные комбинации этих методов используются у пациентов с ХОБЛ в фазу ремиссии и обострения.
Уменьшение влияния на больных факторов риска является неотъемлемой частью лечения ХОБЛ, позволяющей предупредить развитие и прогрессирование этого заболевания. Установлено, что отказ от курения позволяет замедлить нарастание бронхиальной обструкции. Поэтому лечение табачной зависимости актуально для всех пациентов, страдающих ХОБЛ. Наиболее эффективны в этом случае беседы медицинского персонала (индивидуальные и групповые) и фармакотерапия. Существуют три программы лечения табачной зависимости: короткая (1–3 мес), длительная (6–12 мес) и программа снижения интенсивности курения [2].
Назначать лекарственные препараты рекомендуется в отношении больных, с которыми беседы врача оказались недостаточно эффективны. Следует взвешенно подходить к их применению у людей, выкуривающих менее 10 сигарет в день, подростков и беременных. Противопоказанием к назначению никотинзамещающей терапии являются нестабильная стенокардия, нелеченая пептическая язва двенадцатиперстной кишки, недавно перенесенные острый инфаркт миокарда и нарушение мозгового кровообращения.
Повышение информированности пациентов позволяет повысить их работоспособность, улучшить состояние здоровья, формирует умение справляться с болезнью, повышает эффективность лечения обострений [8]. Формы обучения больных различны — от распространения печатных материалов до проведения семинаров и конференций. Наиболее эффективно интерактивное обучение, которое проводится в рамках небольшого семинара.
Принципы лечения ХОБЛ стабильного течения [6, 8] следующие.
- Объем лечения увеличивается по мере нарастания тяжести болезни. Его уменьшение при ХОБЛ, в отличие от бронхиальной астмы, как правило, невозможно.
- Медикаментозная терапия используется для предупреждения осложнений и уменьшения выраженности симптомов, частоты и тяжести обострений, повышения толерантности к физической нагрузке и качества жизни больных.
- Следует иметь в виду, что ни одно из имеющихся лекарственных средств не влияет на темпы снижения бронхиальной проходимости, которое является отличительной чертой ХОБЛ.
- Бронхолитики занимают центральное место в лечении ХОБЛ. Они уменьшают выраженность обратимого компонента обструкции бронхов. Эти средства используются в режиме «по требованию» или регулярно.
- Ингаляционные глюкокортикоиды показаны при тяжелом и крайне тяжелом течении ХОБЛ (при объеме форсированного выдоха за 1 с (ОФВ1) менее 50% от должного и частыми обострениями, как правило, более трех за последние три года или один-два за один год, для лечения которых используются пероральные стероиды и антибиотики.
- Комбинированная терапия ингаляционными глюкокортикоидами и β2-адреномиметиками длительного действия оказывает существенный дополнительный эффект на функцию легких и клинические симптомы ХОБЛ по сравнению с монотерапией каждым из препаратов. Наибольшее влияние на частоту обострений и качество жизни наблюдается у больных ХОБЛ с ОФВ1
- Длительное использование таблетированных глюкокортикоидов не рекомендуется в связи с риском развития системных побочных эффектов.
- На всех стадиях ХОБЛ высокой эффективностью обладают физические тренирующие программы, повышающие толерантность к физической нагрузке и уменьшающие выраженность одышки и утомления.
- Длительное назначение кислорода (более 15 ч в сутки) больным с дыхательной недостаточностью повышает их выживаемость.
Анатомия уха
Ухо — парный орган, расположенный в височных костях черепа. Основная его функция — восприятие звука, положение тела в пространстве и удержание равновесия.
Ухо состоит из трех отделов:
Наружное ухо. Образует ушная раковина и наружный слуховой проход. Улавливает звуковые колебания и передает их среднему уху.
Среднее ухо. Образовано барабанной полостью и тремя слуховыми косточками: наковальней, стремечком и молоточком. Улавливает звуки из наружного уха и усиливает их.
Внутреннее ухо. В нем расположена ушная улитка, полукружные каналы и вестибулярный аппарат. Воспринимает звуковые колебания, и передает слуховую информацию к коре височной доли головного мозга.
Строение и функции каждого отдела уха отличаются. Любые патологические процессы во всех трех отделах также протекают по-разному.
Причины боли в ушах
Ушная боль имеет разную интенсивность (от умеренной до сильной), длительность (от кратковременной до постоянной), характер (резкая, тупая, стреляющая, распространяется в соседние области). Отдельно выделяют острую форму боли, длительностью около 10 дней, и хроническую, которая может иметь постоянный или эпизодический характер. По месту возникновения бывает одно- и двусторонняя боль в ухе.
Оталгия возникает по разным причинам. В 80% случаев болезненные ощущения связаны с инфекционно-воспалительными заболеваниями уха, горла и носа. Из-за анатомической близости воспаление одного из этих органов провоцирует боль в других прилежащих полостях.
Чаще всего боль внутри уха — симптом отоларингологических болезней:
Пациент испытывает болезненные ощущения в ухе при черепно-мозговых травмах, попадании инородного тела внутрь слухового прохода. Оталгия может быть неспецифическим проявлением эпидемического паротита, неврологических расстройств, болезней зубов, рака носоглотки.
Это воспаление в разных отделах уха острого или хронического течения. Одинаково часто встречается у детей и взрослых. Заболевание провоцируют разные инфекции, чаще это вирусы гриппа и ОРВИ, пневмококк, кандида (грибы). Вероятность развития отита увеличивается после хирургических операций в носовой полости и носоглотке, при иммунодефицитных состояниях, аденоидах.
Первый признак — боль в ухе разного характера: пульсирующая, стреляющая, ноющая. Боль чаще односторонняя, но бывает и двустороннее воспаление. Одновременно с оталгией возникает общее недомогание, высокая температура, шум в ушах, нарушение остроты слуха.
Болью внутри уха появляются разные варианты воспалительного процесса:
Наружный отит. Боль пульсирующая, интенсивная, отдает в шею, глаза и зубы, усиливается во время разговора и жевания. При осмотре обнаруживают покрасневшую ушную раковину и видимую часть слухового прохода. Слух, как правило, не нарушается.
Средний отит. Заболевание начинается с внезапной стреляющей боли в ухе, которая периодически обостряется. Иногда боль настолько выраженная, что нарушает привычный образ жизни и сон. Болезненные ощущения сохраняются от одного до трех дней, после чего происходит разрыв барабанной перепонки, и слизисто-гнойные выделения выходят наружу из слухового прохода. В этот момент состояние пациента стабилизируется, нормализуется температура тела, уменьшается интенсивность оталгии. Барабанная перепонка медленно заживает без снижения остроты слуха.
Внутренний отит или лабиринтит. Типичный симптом заболевания — тяжелый внезапный приступ головокружения, тошнота, рвота. Отдельные пациенты предъявляют жалобы на шум и звон в ушах. Оталгия умеренная, и больше ощущается в височной зоне. Обычно снижается острота слуха.
При неблагоприятном развитии среднего отита гной изливается не наружу, а внутрь, что опасно необратимой потерей слуха, воспалением височной кости, абсцессом головного мозга (формированием гнойной полости), менингитом (воспалением оболочек спинного и головного мозга).
Отдельное место среди причин оталгии занимает диффузный наружный отит (ухо пловца). Это воспаление наружного акустического канала, с возможным поражением ушной раковины и барабанной перепонки, вследствие попадания в ухо воды.
Основные признаки заболевания:
выделения из уха разной консистенции и окраски;
зуд в слуховом проходе;
пульсирующая боль внутри уха, которая распространяется на верхнюю и нижнюю челюсть, височную зону.
Надавливание на ухо, потягивание за мочку, жевание усиливают болезненные ощущения. Общее состояние обычно не ухудшается, признаки интоксикации отсутствуют. Иногда увеличены околоушные лимфоузлы.
Евстахиит или тубоотит
Это воспалительное поражение слуховой (евстахиевой) трубы, что приводит к нарушению или полному прекращению поступления воздуха в барабанную полость. Для евстахиита характерна односторонняя, реже двусторонняя боль, тугоухость, ощущение давления и распирания в слуховом проходе. Отдельные пациенты ощущает тяжесть в голове, чувство переливающейся жидкости при движениях головой, усиленное восприятие собственного голоса. Симптомы интоксикации и высокая температура тела указывают на развитие гнойного тубоотита.
Мастоидит
Это инфекционное воспаление сосцевидного отростка височной кости, который находится позади ушной раковины. Обычно мастоидит возникает, как осложнение среднего отита, и развивается на 7–14 день с момента его начала. Начинается с головной боли, температуры, интоксикации. Параллельно ощущается боль внутри уха и за ухом, снижение слуха, чувство пульсации в слуховом проходе. При осмотре заушная область покрасневшая и отечная, ушная раковина оттопырена, из уха происходит обильное истечение гноя.
Травмы
Травмы уха возникает по разным причинам: удар тупым предметом, попадание постороннего предмета, пулевое и ножевое ранение, ожог, повреждение в ходе медицинских манипуляций. Зачастую травмированию подвергается наружное ухо, из-за его незащищенного анатомического положения, реже — барабанная перепонка, слуховой проход, среднее и внутреннее ухо.
Главный симптом любой травмы — это ушная боль. Боль имеет разную интенсивность, от незначительного дискомфорта до невыносимой. Другие симптомы зависят от характера и обширности повреждений. Травма ушной раковины сопровождается образованием гематомы, кровотечением, тугоухостью. Повреждение барабанной перепонки характеризуется шумом в ушах, выделением перилимфы (вязкой жидкости, которая участвует в проведении звуковых колебаний).
Если травмирование уха — это одно из последствий черепно-мозговой травмы, тогда на первый план выходит головная боль, головокружение, тошнота, прилив крови к лицу, шум в ушах и расстройство координации. Боль ощущается не только внутри уха, но и отдает в височную часть, сосцевидный отросток. Возможно наружное кровотечение.
Болезни зубов
Запущенное воспаление тканей, окружающих зуб (пульпит, периодонтит, пародонтоз), глубокий кариес жевательных зубов провоцируют болезненные ощущения внутри уха. Боль интенсивная, постоянная, пульсирующая, отдает в шею и висок. Пациенты одновременно испытывают заложенность носа, головную боль.
Справка! Характерный признак оталгии на фоне заболеваний зубов — это усиление боли внутри уха при надавливании на больной зуб.
Серная пробка
При увеличении количества образования ушной серы, она накапливается и уплотняется в костной части наружного слухового прохода. Наличие серной пробки приводит к закупорке слухового прохода. Длительное время симптомы отсутствуют, до того момента, пока слуховой канал не будет полностью перекрыт. Клинически это проявляется тугоухостью, заложенностью уха, шумом и болью внутри уха. Если серная пробка оказывает давление на барабанную перепонку, то общее состояние осложняется головокружением, головной болью и тошнотой.
Эпидемический паротит (свинка)
Это поражение инфекцией слюнных желез и нервной ткани. Имеет схожую клинику со средним отитом и евстахиитом. Типичный симптом — воспаление слюнных желез, их припухлость и болезненность. В околоушной области ощущается боль и распирание. Неприятные ощущения обостряются в ночное время, при жевании, надавливании позади мочки уха. Беспокоит шум внутри уха, иногда снижается слух.
Сопутствующие симптомы — общая слабость, озноб, недомогание, сухость во рту, лихорадка. Овал лица деформированный, имеет грушевидную форму.
Неврологические расстройства
Невралгия ушного узла характеризуется приступами оталгии в околоушной области и внутри уха со стороны поражения. Боль интенсивная, жгучая, пульсирующая, распространяется в затылок, ухо, надплечье и нижнюю челюсть, иногда даже на руку и верхние отделы груди. Слух не нарушен.
Приступ боли длится от нескольких минут до часа, и даже больше. Во время приступа наблюдается повышенное слюноотделение, которое не наблюдается в межприступном периоде. Прием горячей еды, стресс, переохлаждение усиливают болезненные ощущения.
При невралгии языкоглоточного нерва боль ощущается в корне языка, но часто отдает и в ухо. Жевание, кашель, прием холодной и горячей пищи, напитков провоцируют болевой приступ.
Опухоли уха
Новообразования бывают доброкачественные и злокачественные. Преимущественно возникают в области наружного и среднего уха. Длительное время не проявляют себя клинически. Впервые болезненные ощущения в ухе возникают в момент активного роста новообразования, которое оказывает давление на окружающие ткани.
Опухоль в области барабанной перепонки сдавливает преддверие уха, из-за чего появляются неврологические расстройства: головокружение, нарушение координации, непроизвольные колебательные движения глаз.
Злокачественные опухоли ушей отличаются жгучей и пекущей болью, подобной ожогу. Вначале боль эпизодическая, но по мере роста новообразования приобретает постоянный характер, отдает в висок. Другой характерный признак онкопатологии — гнойно-кровянистые выделения из уха.
Инородное тело уха
Нахождение чужеродного объекта в слуховом проходе сопровождается распирающей болью. Боль постоянная, не купируется обезболивающими препаратами, ушными каплями. Инородное тело нарушает вентиляцию и давление слуховой трубы, что приводит к ощущению давления и заложенности, снижению остроты слуха.
Травмирование слухового прохода острым предметом способно спровоцировать кровотечение. Редко пациенты испытывают головокружение и головную боль.
Длительное нахождение инородного тела в слуховом проходе осложняется воспалительным процессом. В таком случае, интенсивность боли возрастает, приобретает пульсирующий характер, появляются слизисто-гнойные выделения из уха.
Фурункул
Это гнойное воспаление сальной железы или волосяного фолликула части наружного уха, ушной раковины. Заболевания начинается с зуда и дискомфорта внутри уха. Затем возникает чувство распирания, давления, и только потом появляется болевой синдром. Боль пульсирующая, носит постоянный характер, распространяется в височную и затылочную зону, шею и голову. Любое касание, жевание увеличивает интенсивность боли.
Кожа ушной раковины и видимой части слухового канала отечная и покрасневшая. Гнойно-воспалительный процесс нарушает вентиляцию слухового канала, что становится причиной ухудшения слуха. Возникает также интоксикационный синдром, лихорадка, фебрильная температура. Облегчение приносит прорыв гнойника, что в среднем происходит на 5–7 день с момента заболевания. После этого появляется гноетечение, снижение выраженности боли, улучшение слуха и общего состояния.
Мирингит
Это острое или хроническое воспаление барабанной перепонки. Чаще возникает, как осложнение других заболеваний уха. Первый признак — сильная односторонняя пульсирующая боль внутри уха. Она усиливается при жевании, практически не купируется обезболивающими препаратами, нарушает сон.
У отдельных пациентов вместо оталгии ощущается дискомфорт и чувство тяжести в слуховом проходе. Параллельно снижается острота слуха, возникает заложенность уха. Присутствует незначительное количество серозного отделяемого из ушного прохода.
Отомикоз
Это грибковая инфекция, которая чаще поражает среднее и наружное ухо. Патология не имеет специфических признаков, и проявляется оталгией, шумом и заложенностью в ухе, истечением выделений, снижением качества слуха. Развивается отечность кожи наружного уха, частичное или полное перекрытие слухового просвета, воспаляется височно-нижнечелюстной сустав и околоушная железа.
Справка! В группе риска в отношении возникновения отомикоза находятся лица, которые занимаются плаванием, перенесли операцию на органе или хирургическое лечение мастоидита.
Рак носоглотки
Это злокачественная опухоль носовой части глотки. Обычно заболевание дебютирует в возрасте старше 50 лет. Причины точно не выяснены. К факторам риска относят злоупотребление алкоголем, табакокурение, хронические риносинуситы, заражение вирусом Эпштейна-Барр (герпесвирусом 4 типа), и наследственную предрасположенность.
В области носоглотки могут возникать саркома, карцинома и другие виды злокачественных новообразований. Клиническая картина зависит от стадии рака и наличия метастаз. В раннем периоде возможно бессимптомное течение.
По мере прогрессирования болезни возникают признаки со стороны уха, горла и носа:
наличие болезненного уплотнения в области носоглотки,
шум и звон в ушах.
Ушная боль чаще односторонняя со стороны локализации опухоли, ощущается одновременно в зоне нижней челюсти и языка. Происходит постепенное нарушение восприятия речи и окружающих звуков.
Состояние пациента утяжеляют неврологические расстройства: головная боль, головокружение, расстройство жевания и речи, паралич лицевых мышц. Обычно при раке носоглотки метастазы поражают легкие, печень и кости.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.

Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.

Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.

Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.

Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.

Ангина
Ангина – гнойное воспаление миндалин.
Хлорофиллипт в том же разведении, что и для бронхита.
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.

Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.
Как снять ночные стекания слизи
В дневное время клинические проявления заболевания менее выражены, так как тело находится в вертикальном положении. Основную часть выделений человек просто проглатывает. В ночное время, когда тело пребывает в положении лежа, слизь стекает к рефлексогенным участкам гортаноглотки, что вызывает их раздражение и приводит к сильному кашлю. По этой причине ночные стекания слизи доставляют серьезный дискомфорт, мешают нормальному отдыху.
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать достаточный уровень влажности и употреблять много жидкости.
Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала стекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить вызвавший его фактор. В этом помогает общий анализ крови при бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ, вирусные инфекции приводят к нейтропении и лимфоцитозу, а аллергические реакции сопровождаются эозинофилией.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита при бактериальных инфекциях показан прием антибиотиков, в случаях, когда воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение мокроты
Мокрота — неотъемлемая часть работы дыхательной системы, поэтому лечить нужно патологию, с которой связано перепроизводство секрета. Также могут применяться симптоматические средства, например, разжижающие слизь. Все препараты назначаются врачом.
Лечение гнойной мокроты
Отхаркивание гнойной мокроты связано с продолжающейся бактериальной инфекцией в дыхательной системе. В этом случае врач может выписать:
- Антибиотик сроком на 7 дней. Эмпирически (без выделения культуры) применяют аминопенициллины (амоксициллин) или макролиды (например, эритромицин, азитромицин, кларитромицин). Если антибиотикотерапия через 3 дня не приносит улучшения, следует снова обратиться к врачу. При тяжелой пневмонии или абсцессе легкого антибиотикотерапия будет более длительной, и может потребоваться госпитализация;
- Отхаркивающий препарат, воздействующий непосредственно на бронхиальные железы. Отхаркивающие препараты облегчают очистку дыхательных путей от остаточных выделений, поскольку мокрота становится более жидкой и снижается ее вязкость.
- Симптоматические лекарства. При возникновении лихорадки могут использоваться жаропонижающие средства, например, парацетамол, ибупрофен.
Лечение слизистой мокроты
Кашель с густой и вязкой мокротой, возникающий при хроническом бронхите и ХОЛБ, длится более 8 недель и требует специфического лечения. Выбор лекарств зависит от результатов дополнительных анализов и клинической картины.
Используются следующие препараты:
- Бронходилататоры — холинолитики, ингаляционные миметики короткого и длительного действия β-2;
- Препараты, снижающие воспаление в бронхах — глюкокортикостероиды, рофлумиласт.
Лечение прозрачной мокроты
Так как прозрачная мокрота может быть временным явлением, лечение требуется только больным с подтвержденным диагнозом. Например, больным с астмой назначаются:
- Ингаляции бронходилататора короткого действия (β-2-миметического, например, сальбутамола);
- Кислородная терапия;
- Применение глюкокортикостероидов системно, для снятия воспаления.
Лечение мокроты со слизистыми комочками
Больным с микозами дыхательных путей требуется серьезное противогрибковое лечение. Чтобы растворить оставшиеся в бронхах комки слизи, используют муколитические препараты – фермент дорназу альфа и ингаляции гипертонического раствора натрия хлорида.
Безрецептурные средства для лечения мокроты
Людям, борющимся с проблемой мокроты, нужно ежедневно проветривать и увлажнять воздух в помещении. Следует избегать раздражителей: химических веществ, испарений краски и сигаретного дыма. Нужно ограничить потребление алкоголя и кофеина. Необходимо контролировать водный баланс организма.
Если причина мокроты в горле — желудочно-пищеводный рефлюкс (обратное продвижение содержимого желудка через нижний пищеводный сфинктер в пищевод), нужно исключить из меню продукты, повышающие выработку желудочного сока: чая, кофе, фруктовых нектаров, газированных напитков, пряных специй, шоколада.
Возникновению чрезмерных выделений в горле способствуют респираторные инфекции. Для их лечения подойдут ингаляции с эфирными маслами и промывание носа физиологическим раствором.
Препараты от мокроты содержат активные вещества: ацетилцистеин, карбоцистеин, амброксол, бромгексин. Симптоматическое лечение предполагает использование увлажняющих горло препаратов в виде пастилок и аэрозолей.
К домашним средствам лечения мокроты относится приготовление настоя из имбиря, тимьяна и шалфея. Отхаркивающее действие имеют сироп из лука, хрена, меда и лимона. Проверенный способ уменьшения остаточных выделений — полоскания горла отваром льна и куркумы.
Сухость слизистых оболочек носа
В настоящее время достаточно распространенной проблемой в организме человека является сухость слизистой оболочки носа. К сожалению, некоторые люди попросту игнорируют данное нарушение, однако оно может быть признаком более серьезной патологии. Если вовремя не принять меры, то недуг может перерасти в атрофию. Как минимум, необходимо обратиться к отоларингологу, чтобы получить консультацию. Оперативная сдача анализов и обследование позволят в дальнейшем избежать серьезных проблем с органами обоняния.
Что такое отек?
Отеки – симптом различных патологических состояний, для которых характерно избыточное скопление жидкости в тканях и полостях организма.
Чтобы распознать отек, нужно надавить на несколько секунд на переднюю поверхность голени.
В случае отека на этом месте остается ямка, которая исчезает не сразу.
Виды отеков
Зависят от происхождения:
- Лимфатические – в качестве таковых рассматриваются те типы отеков, которые вызваны причинами и изменениями, связанными с лимфатической системой. Среди них первичные (имеются врожденные пороки развития лимфатической системы, обычно поражают конечности), или вторичные (есть приобретенные повреждения). Последнее может быть результатом операций по удалению опухолей в лимфатической системе, или в случаях ожогов, ударов или инфекций, которые вызывают разрушение сосуда.
- Динамические – лимфатическая система не представляет изменений, но ощущается избыток жидкости. Среди них отек вен, вызванный тромбами или проблемами с кровеносными сосудами, спровоцированными ударами, воспалением, лекарственными препаратами. У женщин причиной является варикозное расширение вен и воздействие гормонов во время беременности, а также в послеродовой период.
Главные факторы – изменение биохимического состава тканевой жидкости и плазмы крови. Также нарушения происходят на фоне гормональных сдвигов и повышения проницаемости капилляров.
Временной промежуток проявления постковидного синдрома
Специалисты, занимающиеся лечением пациентов с COVID-19, считают, что в первый месяц проявляются симптомы, характерные для острой фазы заболевания.
В связи с этим, факт выздоровления пациента не может рассматриваться, как основание для заявления о том, что человек успешно перенес заболевание и выздоровел. Пик заболевания и симптомы, обусловленные влиянием вируса на системы организма, могут продолжаться после выздоровления, даже если анализ был отрицательным.
Повышение температуры тела у больного на 14-21 день болезни является свидетельством того, что поражение легких может продолжаться, тут требуется комплексное лечение.
Если у человека, который выздоровел после COVID-19, проявляются симптомы, характерные для этого заболевания, то врачи фиксируют «длительный COVID», при этом не должно других причин, способных вызвать такие же симптомы.
Постковидный синдром – это симптомы, которые проявились у пациента на пике заболевания или после его окончания и продолжаются в течение 12 и более недель.
Постковидный синдром: симптомы
У человека, столкнувшегося с постковидным синдромом, наблюдаются:
- усталость,
- снижение памяти,
- депрессивное состояние,
- головная боль,
- болевые ощущения в области груди,
- снижение чувствительности рецепторов,
- стойкий кашель,
- одышка.
Также могут возникнуть:
- проблемы с сердцем,
- боли в мышцах,
- деформации кожных покровов,
- болевые ощущения в животе,
- диарея.
В некоторых случаях наблюдается повторяющаяся лихорадка. Все эти симптомы говорят о том, что вирус даже после выздоровления организм человека находится в опасности.
Основной причиной, обуславливающей появление обозначенных симптомов, является нарушение функций органов или нервной системы, в первую очередь вегетативной, от нее зависит нормальная работа внутренних органов и поддержание оптимального температурного режима.
Многие пациенты, выздоровевшие после COVID-19, жалуются на постоянную усталость и респираторные симптомы, у них наблюдается нарушенное обоняние, кашель и проблемы в работе дыхательной системы.
Кто находится в зоне повышенного риска?
Можно выделить пациентов, у которых последствия после выздоровления являются самыми тяжелыми и проходят через несколько месяцев.
Среди людей в зоне риска можно выделить:
- Пожилой возраст;
- Наличие лишних килограммов;
- Женский пол;
- Проблемы со здоровьем;
- Расширенная симптоматика COVID-19 на пике заболевания;
- Отсутствие своевременного лечения и наблюдения со стороны медицинских работников.
Какой врач наблюдает за пациентом после его выздоровления от COVID-19?
Коронавирус (постковидный синдром) является проблемой, требующей вмешательства врачей. Конкретный перечень специалистов, которые будут наблюдать за состоянием пациента после выздоровления, зависит от симптомов, проявившихся после COVID-19.
Инфекция повышает вероятность возникновения проблем с сердцем и сосудами, легкими, кожей и суставами, также нельзя забывать о том, что в зоне риска оказывается нервная система, что может привести к психиатрическим заболеваниям.
Также, нельзя забывать о мочеполовой системе, такие проблемы актуальны для представителей обоих полов. Прием уролога (Ростов) может понадобиться тем, у кого после COVID-19 появились проблемы с мужским здоровьем, девушка нужно обращаться к гинекологу. Оба специалиста ведут прием в нашем медицинском центре.
Самый оптимальный вариант при появлении признаков постковидного синдрома это посещение кабинета терапевта. Врач проведет осмотр пациента, соберет анамнез и на основании полученной информации составит предварительный план лечения или выдаст направление к узкому специалисту. Практика показывает, что у многих пациентов проявляются проблемы с сердцем и сосудами, по этой причине терапевт выдает направление к кардиологу. Прием кардиолога ведется в нашем медицинском центре, записаться к врачу можно в форме на сайте или по телефону, подобрав дату и время для посещения.
После выписки из медицинского учреждения все пациенты в обязательном порядке получают рекомендации, согласно которым они должны проходить обследование на регулярной основе, вести образ жизни, способствующий восстановлению организма.
Симптомы рака прямой кишки
Такой недуг развивается на фоне предшествующего хронического заболевания. Люди, имеющие хроническую патологию кишечника, должны проходить регулярное медицинское обследование. Это требуется для того, чтобы обнаружить заболевание на ранних стадиях и избежать осложнения.
В начале симптомы выражаются не ярко, однако регулярное их появление должно насторожить и послужить поводом для обследования. О раке кишки свидетельствуют следующие симптомы:
- Анемия;
- Боли;
- Общая усталость;
- Слизистые или гнойные выделения;
- Острые боли в нижней части живота и промежности, возникающие до дефекации и во время нее;
- Ложные позывы к дефекации;
- Недержание газа и кала;
- Выделение крови при дефекации.
Особенно опасным является наличие крови в кале – стоит отметить, этот симптом не относится к ранним, он свидетельствует об уже развитой в организме опухоли, однако нередко именно он становится первым, обращающим на себя внимание пациента.
Методы диагностики трахеита
Если Вы подозреваете, что у Вас трахеит (иными словами, если Вас мучает кашель, возникший на фоне респираторного заболевания), посетите врача. Врач направит Вас на диагностические процедуры и выпишет направления на анализы. Без качественной диагностики эффективного лечения не бывает.
Лечение трахеита направлено, прежде всего, на подавление активности вызвавшей заболевание инфекции. Поэтому важным моментом является диагностика возбудителя трахеита.
Общий анализ крови при трахеите позволяет уточнить характер заболевания. Инфекционный трахеит, как правило, проявляется увеличением общего количества лейкоцитов, а также скорости оседания эритроцитов (СОЭ). Для трахеита аллергического происхождения характерно, прежде всего, увеличение количества эозинофилов.
В случае инфекционного трахеита культуральные исследования позволят выявить возбудителя заболевания. В качестве биологического материала обычно используется мазок из зева. Также может производиться посев мокроты.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения трахеита
Важно, чтобы лечение трахеита проводилось в соответствии с назначениями врача и под врачебным контролем. Самолечение часто оказывается неэффективным. Не принимайте антибиотики, если их Вам не назначил врач. При вирусном или грибковом характере трахеита они Вам не помогут, а только уничтожат полезную микрофлору.
Обратитесь в Сеть поликлиник «Семейный доктор», чтобы пройти все необходимые исследования, сдать анализы и получить консультацию высококвалифицированного и опытного врача.
При бактериальном характере инфекции применяются антибактериальные препараты, при вирусном – противовирусные (наиболее эффективны в начальной стадии заболевания).
Также при трахеите применяют методы симптоматического лечения. Могут использоваться горчичники, противовоспалительные, жаропонижающие препараты. При мучительном кашле назначаются противокашлевые препараты, а также средства, стимулирующие отхождение мокроты. При вязкой мокроте – отхаркивающие, разжижающие мокроту средства. Также уместны ингаляции (паровые или с использованием ультразвуковых ингаляторов).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Симптомы и первые признаки инсульта
Однажды 62-летняя профессор Стэнфордского университета Дебра Мейерсон почувствовала странную слабость в правой ноге. Она решила, что потянула мышцу, но к вечеру ощущение усилилось и появилась головная боль. Муж Мейерсон протянул ей упаковку аспирина и заметил, с каким трудом жена тянет руку за таблетками. Мужчина заподозрил инсульт и сразу же отправил супругу в больницу. Мейерсон не только выжила, но и написала книгу о своей болезни, а затем вместе с мужем основала фонд помощи для переживших это заболевание. Кто знает, как могла бы закончится эта история, если бы пара не была знакома с признаками инсульта и не смогла бы распознать его.
Быстрая помощь человеку с развивающимся приступом поможет снизить риск повреждений и спасти его жизнь. Каждый человек должен знать симптомы и признаки инсульта , ведь столкнуться с заболеванием может кто угодно.
Наш центр предлагает медицинскую программу реабилитации после инсульта. Узнайте подробности по ссылке
Почему кошка сопит когда дышит
В статье я рассмотрю ситуацию, когда кошка во время дыхания громко сопит. Почему так случается, когда сопение является нормой, а в каких случаях возможно развитие патологий?
Расскажу, когда приходит время обращаться за помощью к ветеринару, что делать, чтобы осуществить своевременное лечение.
Причина, почему кошка громко сопит при дыхании
Система дыхания у кошек похожа по строению на человеческую. Они также как человек, могут вздыхать, хрюкать и даже храпеть. Если же кот сопит не только во сне, это может быть симптомом болезни.
Животное начинает сопеть в результате воспаления слизистой носоглотки. Это случается из-за переохлаждения, либо простуды.
Насморк у питомца часто возникает в итоге воздействия химических веществ.
Ринит может стать последствием любого перенесенного заболевания.
Если кошка сопит нужно осуществить наблюдение за ней, заболевшая любимица постоянно трет лапками нос, часто чихает, и трудно дышит.
Кроме этого питомица выглядит апатично, наблюдается истощение, и развитие конъюнктивита.
В случае простуды, или ринита нужно осуществить лечение, чтобы избежать негативных последствий.
Кошка дышит с открытым ртом
В отличие от собак, у которых учащенное дыхание с высунутым языком используется в норме для увеличения площади испарения влаги и регуляции температуры тела (после активной физической нагрузки или в жаркую погоду), у кошек такой механизм охлаждения не предусмотрен. Если кошка дышит с открытым ртом, это сигнализирует о ее тяжелом состоянии, часто требующем экстренной ветеринарной помощи.
Содержание
Причины затрудненного дыхания у кошек
Чаще всего этот симптом связан с тяжелым кислородным голоданием – гипоксией, когда по разным причинам кислород из вдыхаемого воздуха не доставляется в достаточном количестве к органам и тканям организма.
Если вместе с таким дыханием у кошки активно двигаются мышцы живота (она как будто пытается животом вдыхать воздух и выталкивать его на выдохе), это называется брюшным типом дыхания и говорит о том, что легкие и грудные мышцы не справляются с дыхательной функцией. В норме в грудной полости вокруг легких должен быть вакуум, который позволяет легким полностью расправляться на вдохе. Вследствие травм и ряда других патологий в грудную полость может попасть воздух (это состояние называется пневмоторакс) или различного рода жидкости организма (гидроторакс): кровь, воспалительный или невоспалительный выпот. Из-за этого легкие не могут нормально расправляться и набирать достаточное количество воздуха для дыхания, кошка старается дышать через рот.
Помочь животному могут только в ветеринарной клинике, причем обращаться туда нужно экстренно. В первую очередь врач откачает содержимое грудной полости и определит его характер, а животное на несколько часов поместят в кислородный бокс. Дальнейшее лечение (а при необходимости – и более детальная диагностика) будет зависеть от того, чем именно наполнялась грудная полость и какие патологические причины могли вызвать это состояние. Об этом вам расскажет ветеринарный врач после оказания первой помощи вашему питомцу. Но в любом случае кошке будет показано лечение в условиях стационара в течение как минимум одних суток (а возможно и нескольких), для того чтобы максимально снизить риск повторения патологического состояния.
Шок как одна из причин дыхания с открытым ртом
Еще одной причиной, объясняющей почему кошка дышит с открытым ртом, может стать развитие шока – сильнейшего расстройства кровообращения, ведущего опять-таки к кислородному голоданию тканей, т.к. кровь по различным причинам не доносит его до них. Шок может развиться вследствие травмы, аллергической реакции, интоксикации (как при воздействии отравляющих веществ, так и при развитии инфекционного процесса в организме животного). Но какова бы ни была причина, нужна срочная помощь ветеринарного врача, и если у кошки будет выявлен шок, то ей будет необходимо лечение в стационаре отделения интенсивной терапии, где она проведет несколько суток под капельницами и постоянным наблюдением врача.
Попадание инородных предметов в дыхательные пути
Если дыхание с открытым ртом появилось резко во время кормления или игры с какими-либо мелкими предметами, если при этом кошка пытается откашляться или вы слышите хрипы или свист – необходимо также срочно обратиться в ветеринарную клинику, т.к. кошка могла подавиться частичками корма или игрушки, а извлечь их самостоятельно из дыхательных путей обычно бывает невозможно.
Проблемы с сердцем
Нередко владельцы замечают, что кошка тяжело дышит ртом после активной игры или бега. При этом язык животного может приобретать синеватый оттенок. Немного отдохнув, питомица снова ведет себя как обычно, но такое состояние нельзя списывать просто на усталость. Оно, скорее всего, говорит о развитии сердечной недостаточности, и такому животному необходим осмотр кардиолога, чтобы выявить патологию на ранней стадии.
Таким образом, дыхание с открытым ртом у кошек – это тревожный симптом многих тяжелых патологий, требующих экстренной помощи ветеринарных специалистов, и вы окажете огромную помощь вашему любимцу, вовремя обратив на это внимание и сразу же обратившись в ветеринарную клинику.
Статья подготовлена врачами терапевтического отделения «МЕДВЕТ»
© 2014 СВЦ «МЕДВЕТ»